李晓明医生的科普号
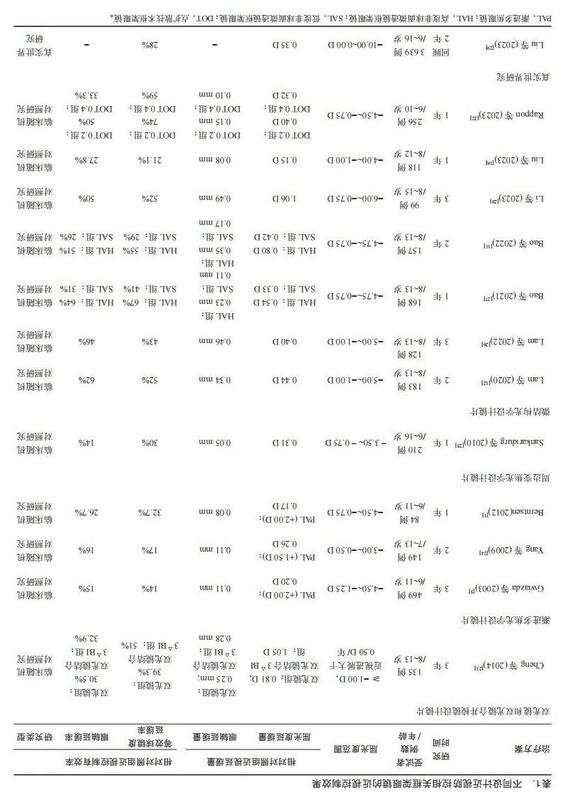
- 图文文章 近视防控相关框架眼镜在近视管理中的应用专家共识(2023)
文章作者:中华医学会眼科学分会眼视光学组中国医师协会眼科医师分会眼视光专业委员会近视已经成为影响中国儿童青少年眼健康的重大公共卫生问题。预防近视发生、延缓近视进展是减少近视眼相关并发症的当务之急。近年
 李晓明 副主任医师 长春中医药大学附属医院 眼科38人已读
李晓明 副主任医师 长春中医药大学附属医院 眼科38人已读 - 医学科普 儿童近视出现越早,成年后会发展为高度近视几率越高
儿童近视出现越早,成年后会发展为高度近视几率越高相关研究发现:443名合格的近视儿童中,247名(55.8%)女性近视发作时的平均年龄为11.7岁,54例(12.2%)在成年期发展为在近视发病年龄为高度近视;7或8岁的参与者中,26人中有14人(53.9%)成年后发生高度近视;9岁发病者12/37(32.4%)成年后发生高度近视;10岁发病者中14/72(19.4%)成年后发生高度近视;在11岁发病的78例患者中,11例(14.1%)成年后发生高度近视;在12岁或以上发病的230例患者中,3例(1.3%)成年后发生高度近视。多因素Logistic回归分析结果显示,随着近视发病年龄的推迟,成年后发生高度近视的危险性显著降低(OR值为0.44;95%可信区间为0.36-0.55;P<.001),从7或8岁的大于50%到9岁的约30%和10岁的20%。这些发现表明,在学龄早期近视发作的儿童中,高度近视的风险相对较高。发病年龄每推迟一年,成年后患高度近视的机会就大大减少。近视发病年龄每推迟一年,成年后患高度近视的机会就大大减少。因此,预防儿童近视,避免成年时出现高度近视尤为重要。
李晓明 副主任医师 长春中医药大学附属医院 眼科62人已读 - 医学科普 儿童能否点用左氧氟沙星滴眼液?
转载自微信公众号:药评中心左氧氟沙星滴眼液是治疗敏感细菌引起的眼部感染,包括:细菌性结膜炎、细菌性角膜炎、睑腺炎(麦粒肿)、泪囊炎等,以及眼科围手术期的无菌化疗法。一、儿童能否使用左氧氟沙星滴眼液?左氧氟沙星属于喹诺酮类药物。全身用药(口服、注射)时,可致软骨关节损伤,18岁以下儿童禁用。左氧氟沙星滴眼液(1次2滴、1日4次)给健康成人连续滴眼2周,最终滴眼1小时后的血中浓度为定量界限(0.01μg/ml)以下。目前为止,并未有证据显示氟喹诺酮类药物的局部使用(滴眼/滴耳)会对关节有任何不良的影响。FDA(美国食品药品监督管理局)批准0.5%的左氧氟沙星滴眼液用于治疗≥6岁儿童及成人的细菌性结膜炎。EMA(欧洲药品管理局)批准0.5%的左氧氟沙星滴眼液用于治疗≥1岁儿童及成人由敏感菌引起的外眼部感染(如结膜炎等)。所以,通常1周岁以上幼儿是可以点用的。由于1岁以下婴儿使用本品的疗效及安全性尚未确立,因此不建议用于1岁以下婴儿使用。二、用法用量常用规格:0.5%(其中可乐必妥滴眼液是眼科常用的0.5%左氧氟沙星滴眼液)一般1天3次、每次滴眼1滴,根据症状可适当增减。推荐疗程:细菌性结膜炎7天、细菌性角膜炎9~14天,或遵医嘱。附滴眼液正确用法:1.洗净双手和脸部,头略后仰,眼向上望;2.下拉下眼睑,右手持眼药水瓶,使瓶口距眼2-3cm左右,避免眼药瓶触及睫毛及眼睛,将眼药水滴入结膜囊;3.轻轻闭眼,按压内眼角1~2min,以减少全身的吸收。四、开启后能使用多长时间?虽然左氧氟沙星可以抑制细菌生长,但是一旦开启,在贮藏和使用过程中仍易被微生物和泪液污染,从而给眼部造成安全隐患。2020版《中国药典》对眼用制剂(滴眼剂、洗眼剂、眼膏剂、眼用乳膏剂、眼膜剂等)启用后的使用期限有明确规定,即启用后使用期限最多不超过4周(眼科临床中通常建议开瓶3周后不再继续使用)。特别提醒:左氧氟沙星对光不稳定,滴眼液需要遮光、密闭保存。
 李晓明 副主任医师 长春中医药大学附属医院 眼科355人已读
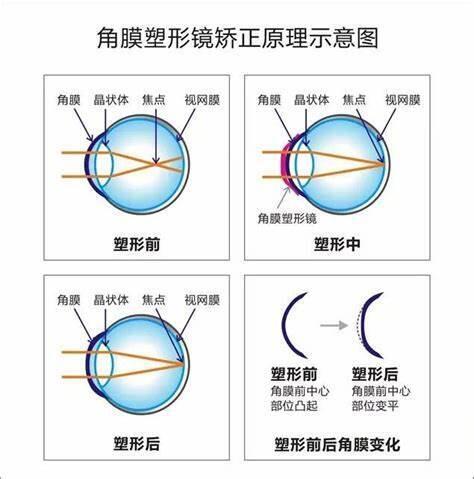
李晓明 副主任医师 长春中医药大学附属医院 眼科355人已读 - 医学科普 儿童控制近视度数增加的方法
控制儿童近视度数增加,避免出现高度近视是家长们普遍关心的问题。对于儿童近视控制的方法,目前学术界公认的方法有验配和配戴角膜塑形镜,长期夜间点低浓度阿托品滴眼液。近年研究发现多种离焦镜片(比如近视离焦镜片——新乐学,周边离焦镜片——成长了,环形离焦镜片——依视路星趣控,以及一些多焦隐形眼镜等)也有一定程度控制近视度数增加的作用和效果。对于8周岁以上儿童,如出现近视,角膜曲率和角膜地形图检查排除相关禁忌证后,可考虑验配和配戴角膜塑形镜。研究发现角膜塑形镜可以控制32%~63%眼轴增长量。角膜塑形镜配戴时,有时容易继发角膜炎或结膜炎,所以配戴期间需要定期复查,如果出现眼红、眼部异物感、畏光、眼部分泌物的情况,需要及时到眼科复查和治疗。必要时需要停戴一段时间。0.01%阿托品滴眼液,相关研究发现,儿童近视患者长期点用0.01%阿托品滴眼液有51%的近视控制效果,并且存在较少反弹,但长期点用的安全性还有待于进一步研究。目前主要用于光学矫治方法控制近视效果不佳时的合并治疗。0.01%阿托品滴眼液目前国内刚刚有正式上市的产品。少数儿童对低浓度阿托品滴眼液可能比较敏感,少数儿童点用后白天时可能出现因瞳孔散大导致的畏光和看近不清。还有少数儿童有可能出现点用低浓度阿托品滴眼液后出现面色潮红的现象。出现上述情况是均需要及时停用眼药。一些研究发现特殊设计的离焦近视框架眼镜有控制近视度数增加的效果。多种离焦框架眼镜有一定程度控制近视的效果,但这类镜片控制近视总体效果不如戴角膜塑形镜。
 李晓明 副主任医师 长春中医药大学附属医院 眼科516人已读
李晓明 副主任医师 长春中医药大学附属医院 眼科516人已读 - 医学科普 单纯性近视是遗传和环境因素共同作用的结果
近视分为单纯性近视和病理性近视。单纯性近视又称后天性近视、良性近视。绝大多数起自青春期,随发育停止而渐趋稳定。通常为轻度和中度近视,矫正视力正常。单纯性近视是遗传和环境因素共同导致。单纯性近视的遗传方式是多基因遗传,每组基因的作用是微效,作用相互叠加的。几十年前,近视患病率很低,主要认为近视是由于遗传因素引起。但近年来,由于学龄儿童近视率迅速升高,认为学龄儿童发生近视主要由环境危险因素决定。遗传和环境因素间存在相互作用,近视对环境危险因素有遗传易感性。学龄儿童的近视可能主要不是由遗传引起。最近数十年间学龄儿童近视率显著升高,人群基因组不会在数十年内迅速变化,这表明环境因素可能进一步影响近视的发生。如果暴露于某些环境因素下,一定数量的带有相关基因的个体更易发生近视。相关研究鉴定了超过150个与近视相关的基因位点。已经证实某些近视相关基因与近距离用眼有明显的相互作用。现阶段,我国眼科学界一般认为,遗传因素和环境因素均对近视的发生起作用,遗传因素和环境因素在近视眼发生中的作用分别是60%和40%。遗传因素是近视眼发生的潜在因素,环境因素是导致近视眼发生的重要因素。在有遗传因素的前提下,环境因素激活了遗传因素而发生近视。在没有遗传因素的前提下,环境因素也可以直接导致近视的发生。病理性近视指近视度数高,并有明显眼底变性及其他并发症的近视。病理性近视主要由遗传决定,是单基因遗传,相关不同等位基因或基因组突变均可导致病理性近视。病理性近视的遗传,有常染色体隐性遗传、常染色体显性遗传和性染色体隐性遗传类型。病理性近视最常见的遗传类型时常染色体隐性遗传。相关研究发现,父母均为病理性近视,子女接近全部发病(93%),病理性近视眼患者父母均未发病,其同代发病率为22.3%。如父母一方为高度近视,同代发病率为45.6%。基本符合常染色体隐性遗传规律。性连锁隐性遗传的高度近视在高度近视中比例极低。
 李晓明 副主任医师 长春中医药大学附属医院 眼科478人已读
李晓明 副主任医师 长春中医药大学附属医院 眼科478人已读 - 医学科普 儿童用眼注意事项
近视与遗传因素有关,但在无法改变遗传因素的情况下,改变与近视发生有关的环境因素是防止近视的决定因素。第一条、“目”浴阳光中小学生应坚持每天至少2小时,幼儿园儿童每天至少3小时日间户外活动,阳光可促进体
 李晓明 副主任医师 长春中医药大学附属医院 眼科902人已读
李晓明 副主任医师 长春中医药大学附属医院 眼科902人已读 - 医学科普 小宝宝流眼泪是怎么回事?怎样治疗?
引言有些婴儿出生后会出现“眼泪汪汪”的现象,有些婴儿还会出现流眼泪伴有内眼角眼屎较多的情况?这两种情况是怎么回事?我们先看一下正常的泪道系统是怎样的,眼泪是怎样流出的?人眼在非哭泣状态下,眼球表面有一层薄薄的液体,称为泪膜(如图)泪膜最主要的成分是水样层,由副泪腺分泌,维持眼球表面湿润。眼球表面的少量泪液由上下泪小点,进入上下鼻泪管(图中1),经过泪总管(图中2)引流到泪囊(图中3),泪囊是具有负压吸引作用的囊腔,具有将眼表多余的泪液主动引流入泪囊的作用。泪囊中的泪液经鼻泪管(图中4)引流到鼻腔,经鼻黏膜(图中5)吸收。当哭泣状态时,泪腺分泌大量泪液,超过了鼻腔黏膜的吸收能力,泪液从鼻腔流出。所以有时会出现哭泣时“一把比起,一把泪”的现象。新生儿泪道阻塞的主要原因新生儿出生时,鼻泪管末端链接鼻腔处存在Hasner瓣膜,正常情况下Hasner瓣膜在新生儿出生时会完全退化,鼻泪管通畅。当Hasner瓣膜未完全退化时,导致鼻泪管末端部分或完全堵塞时,会引起泪道堵塞或部分堵塞,引起泪液引流不畅,出现流泪现象。国外有研究发现,在新生儿中,有6-20%有先天性鼻泪管阻塞的症状。鼻泪管堵塞导致新生儿出现持续性溢泪(流泪)、内眼角附近泪液积聚,当鼻泪管不通畅导致泪囊炎时,可出现内眼角处脓性分泌物溢出,压迫泪囊处时,内眼角泪小点出出现粘液脓性分泌物反流。婴儿先天性鼻泪管堵塞怎样诊断呢?先天性鼻泪管堵塞,除了可以通过临床表现(流泪,内眼角出泪液积聚,压迫内眼角附近泪囊处时内眼角泪小点出粘液脓性分泌物反流等症状,以及泪道冲洗时泪道不通畅,根据临床经验综合判断确诊外,还可以通过荧光素染色消失试验(FDT)来鉴别婴儿先天性鼻泪管阻塞。FDT是非侵入性试验,非常安全。FDT试验怎样进行检查?怎样判断结果呢?FDT试验是通过给婴儿在眼科诊室点表面麻醉滴眼液后,用荧光试纸条点在宝宝上睑球结膜或下睑结膜,荧光素随泪膜均匀分布在眼球表面(如图)。数分钟后,眼科医生观察婴儿眼表荧光素钠分布情况,判断是否是先天性鼻泪管堵塞。FDT结果判断:0级:结膜囊内无荧光素,1级:下睑缘薄层荧光素带,3级:1级和3级之间,4级:下睑缘宽的荧光素带荧光素染色消失试验:右眼2级,左眼0级荧光素染色消失试验,泪道正常侧通常鼻腔会流出荧光素(鼻腔流出荧光素侧泪道功能正常)婴儿先天性鼻泪管堵塞如何治疗?虽然传统上建议对1岁以内先天性鼻泪管阻塞患儿进行早期泪道探通术,但许多报告已经证实1岁内患者泪道阻塞较高的自发缓解率。因此,对于1岁以内患者,保守治疗同时观察是最佳选择。1周岁以内先天性鼻泪管阻塞患儿自发缓解率80-100%。超过半数患儿在6个月内会自发缓解,更高比例的患儿在7-12个月时自发缓解。12个月以内月龄婴儿中,3个月时自发缓解率为80-90%,6个月时自发缓解率为68-75%,9个月时自发缓解率为36-57%。1岁以上患儿持续泪道阻塞,泪道探通术是首选治疗方法。但探通时间仍存在争议。1岁以上先天性泪道阻塞患儿保守治疗无效时,应根据症状严重程度进一步观察或者进行泪道探通术。婴儿先天性泪道阻塞保守治疗:患侧泪囊区压迫和按摩方法。有学者对比两组患儿,一组患儿父母对患儿进行规律泪囊区按摩治疗,缓解率为92.2%,另一组父母不对患儿进行泪囊区按摩,缓解率为77.7%。如何行泪囊区按摩?剪除突出指甲,将手洗净,涂抹婴儿用润滑油在指腹,用食指按压在婴儿溢泪测内眼角皮肤面(对应于泪囊上半部分),施加适当压力,从上向下滑动指腹,这时施加在指腹的压力作用于泪囊,并随着指腹向下滑动作用于鼻部,泪囊内液体压力向下传到,冲击泪小管末端,促进泪小管末端开放。(按摩时注意指腹不要触及内眼角结膜).每次从上倒下按摩5-10次,每天进行2-4次。由眼科医生给患儿父母示范效果更佳。如果眼科医生已诊断患儿同时患有结膜炎,应在泪囊区按摩前,给患儿患眼点1滴抗生素滴眼液。泪道冲洗泪道冲洗有时会被推荐为治疗方法,泪道冲洗治疗先天性鼻泪管阻塞成功率为33-100%。泪道冲洗治疗先天性鼻泪管阻塞的机制是泪道内压力增加,类似于泪囊区按摩。尽管同泪道探通术相比,泪道冲洗损伤性更小,但泪道冲洗过程中,泪小管有可能会被冲洗针头所损伤。所以,对于婴儿行泪道冲洗,应由有经验的医生来操作。抗生素滴眼液点眼抗生素滴眼液有时用于保守治疗中。但没有证据证明抗生素滴眼液可明显促进先天性鼻泪管阻塞的自发缓解。先天性鼻泪管阻塞患儿结膜菌群几乎同正常人群没有区别,点用抗生素滴眼液可导致结膜囊正常菌群被耐药菌群所取代。婴儿免疫系统仍处于发育中,尚不成熟,较难清楚耐药菌群,婴儿可能会成结膜囊内耐药菌群带菌者。对于单纯性先天性鼻泪管阻塞患儿完全不需要点抗生素滴眼液。但当先天性鼻泪管阻塞继发结膜炎时,应点用抗生素滴眼液。泪道探通术相关研究发现,没有证据证明早期泪道探通术对先天性泪道阻塞治愈率高于先天性泪道阻塞的自发缓解率。泪道探通术有时可产生假道。泪道上皮损伤可导致泪道瘢痕性狭窄,使得先天性泪道堵塞难以自发缓解。二次泪道探通术治愈率较低。泪道探通过程中如发现出血(发生率约20%),通常是假道形成的现象。当泪道探通失败时,44%的病例会发生医源性泪道阻塞。观察和保守治疗是最佳选择。12个月龄以内患儿,如无泪囊炎或严重睑缘炎时,应尽可能避免行泪道探通术。12个月内先天性泪道阻塞保守治疗成功率其他可导致婴儿流泪原因包括内眦赘皮、先天性睑内翻、先天性青光眼、角膜炎和葡萄膜炎。但内眦赘皮和先天性睑内翻(婴儿睫毛很柔软,触碰角膜时通常眼部症状不明显)导致的流泪通常很轻微。先天性青光眼患儿通常具有特征性的大角膜特点,婴儿角膜炎通过眼科医生行裂隙灯下检查可以确诊,婴儿葡萄膜炎相对少见,眼科医生对患儿行裂隙灯下检查可以确诊。
李晓明 副主任医师 长春中医药大学附属医院 眼科4人已购买 - 医学科普 怎样使用反转拍训练眼调节力和调节灵敏度?
调节滞后、调节不足是导致儿童出现近视,以及导致近视度数增加的原因之一。通过综合验光仪进行视功能检查,可以检测出儿童双眼调节力、调节灵敏度、调节幅度,以及是否存在调节滞后。如果儿童存在眼调节滞后、调节力不足、调节灵敏度下降,则需要进行提高调节力和调节灵敏度的训练。其中,反转拍训练是提高眼调节力和调节灵敏度,去除眼调节滞后便捷和简单有效的方法。反转拍又称为蝴蝶镜,是由镜杆,不同度数的两组镜片组成。镜片度数有50度近视镜片、50度远视镜片;100度近视镜片、100度远视镜片;150度近视镜片、150度远视镜片;200度近视镜片、200度远视镜片;250度近视镜片、250度远视镜片。以及5种近用视力卡(如图)如何使用反转拍做眼调节力训练(提高调节灵敏度)?1. 先做双眼调节灵敏度和正相对调节、负相对调节检测。2.先使用+/-2.00D(也就是200度近视镜片和200度远视镜片组合)反转拍和20/30视力卡检查。单眼和双眼透过+2.00D(200度远视镜片),习惯距离下(一般是距离视力卡40cm)看20/30视力卡,先从单字符和E字符视力卡练起,单字符和E字符全部能顺利辨认后,可更换为三字符、四字符、五字符视力卡训练。训练时,看清视力卡中字母和数字时,要求大声读出来,每次阅读时,可更换一个字母或一排字母或数字。看清后,将镜片翻转。用-2.00D(200度近视镜片)再次阅读同一视力卡。训练到3秒钟内用200度远视镜片和200度近视镜片都能看清视力卡中数字和字母为一个周期。记录单眼和双眼1分钟内完成的周期数。3. 对于视力卡的选择:需要检查近视力,20/50视力卡适用于近视力0.3~0.4,20/40视力卡适用于近视力0.5~0.6,20/30视力卡适用于近视力0.7及以上的患者。3. 正常值为双眼8cpm(1分钟内完成8次周期),单眼11cpm(一分钟内完成11周期);如果用200度远视和200度近视镜片训练达不到这个标准,再改用+-1.50D反转拍,如果150度远视镜片和150度近视镜片也达不到正常标准,可以再换位100度镜片组合;正常值为双眼8cpm,单眼11cpm。反转拍的选择:从可以通过但不能达到正常值的双面镜度数开始训练,当该梯度双面镜可达正常值后,逐步增加至+-2.00D及更大的双面镜度数。4. 每天训练1-2次,每次10-15分钟。训练至一个周期不超过3秒,也即使1分钟内能完成反转20周期,双眼差别小于2周期。一般15天为一个训练疗程,症状可以得到改善。5.训练终点不同年龄人群训练终点不同。训练到患者年龄段对应的正常值。6岁:双眼3cpm,单眼5.5cpm。7岁:双眼3.5cpm,单眼6.5cpm。8~12岁:双眼5cpm,单眼7cpm。13~30岁:双眼8cpm,单眼11cpm。30~40岁:双眼9cpm,单眼10cpm。改善后复查双眼调节灵敏度,正相对调节和负相对调节。
李晓明 副主任医师 长春中医药大学附属医院 眼科6人已购买 - 医学科普 小宝宝流眼泪——先天性泪道堵塞,怎样做泪囊区按摩?
婴儿先天性泪道阻塞保守治疗:患侧泪囊区压迫和按摩方法。有学者对比两组患儿,一组患儿父母对患儿进行规律泪囊区按摩治疗,缓解率为92.2%,另一组父母不对患儿进行泪囊区按摩,缓解率为77.7%。如何行泪囊区按摩?剪除突出指甲,将手洗净,涂抹婴儿用润滑油在指腹,用食指按压在婴儿溢泪测内眼角皮肤面(对应于泪囊上半部分),施加适当压力,从上向下滑动指腹,这时施加在指腹的压力作用于泪囊,并随着指腹向下滑动作用于鼻部,泪囊内液体压力向下传到,冲击泪小管末端,促进泪小管末端开放。(按摩时注意指腹不要触及内眼角结膜).每次从上倒下按摩5-10次,每天进行2-4次。由眼科医生给患儿父母示范效果更佳。如果眼科医生已诊断患儿同时患有结膜炎,应在泪囊区按摩前,给患儿患眼点1滴抗生素滴眼液。
李晓明 副主任医师 长春中医药大学附属医院 眼科19人已购买 - 医学科普 ”黑眼仁“周边灰白色环是怎么回事?
在多数老年人中,会出现双眼”黑眼仁“(角膜)周边灰白色环环状改变(如下图)。很多患者会有疑问,这是怎么回事?这种灰白色环的出现是什么原因导致的?是否需要治疗?需要注意什么?这种角膜周边灰白色改变,称为”角膜老年环“一、什么是角膜老年环?角膜老年环是中老年人群中,双眼角膜周边部角膜内类脂质沉着,表现为双眼角膜周边的灰白色(部分欧美人可为蓝色)环形改变的体征。二、人群中角膜老年环发生率如何?在50-60岁人群中,约60%出现老年环,在超过80岁老年人,几乎全部会出现角膜老年环。在40岁以下人群中出现”角膜老年环“样改变时,称为”角膜青年环“,人群中发生率很低。发现角膜青年环时,建议检测血清胆固醇,血清脂蛋白水平。三、角膜老年环的形态如何?角膜老年环为双眼发病,初发时角膜周边混浊出现在上方和下方角膜周边,随年龄增加,角膜周边混浊逐步扩展到角膜鼻侧和颞侧周边。混浊为白色,灰色,灰白色,通常宽约1mm,外界清晰,内界模糊。多数角膜老年环与角膜缘间有狭窄的透明角膜带。四、角膜老年环发生的原因?角膜老年环的发生是由于类脂质沉积于角膜周边部,主要沉积于靠近角膜前、后弹力层的角膜基质层内。角膜老年环通常是一种有遗传倾向的角膜周边退行性改变,有时也可能也与高脂蛋白血症或血清胆固醇增高的表现。但角膜老年环患者,并非一定伴有高脂血症。五、出现角膜老年环时怎么办?角膜老年环是一种正常的与老龄相关的良性退行性改变,无需任何治疗,也不会影响视力或导致眼部不适。对于40岁以下患者如出现角膜老年环样改变(角膜青年环),需要详细检测血清胆固醇和血清脂蛋白。本文系李晓明医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
李晓明 副主任医师 长春中医药大学附属医院 眼科10人已购买





